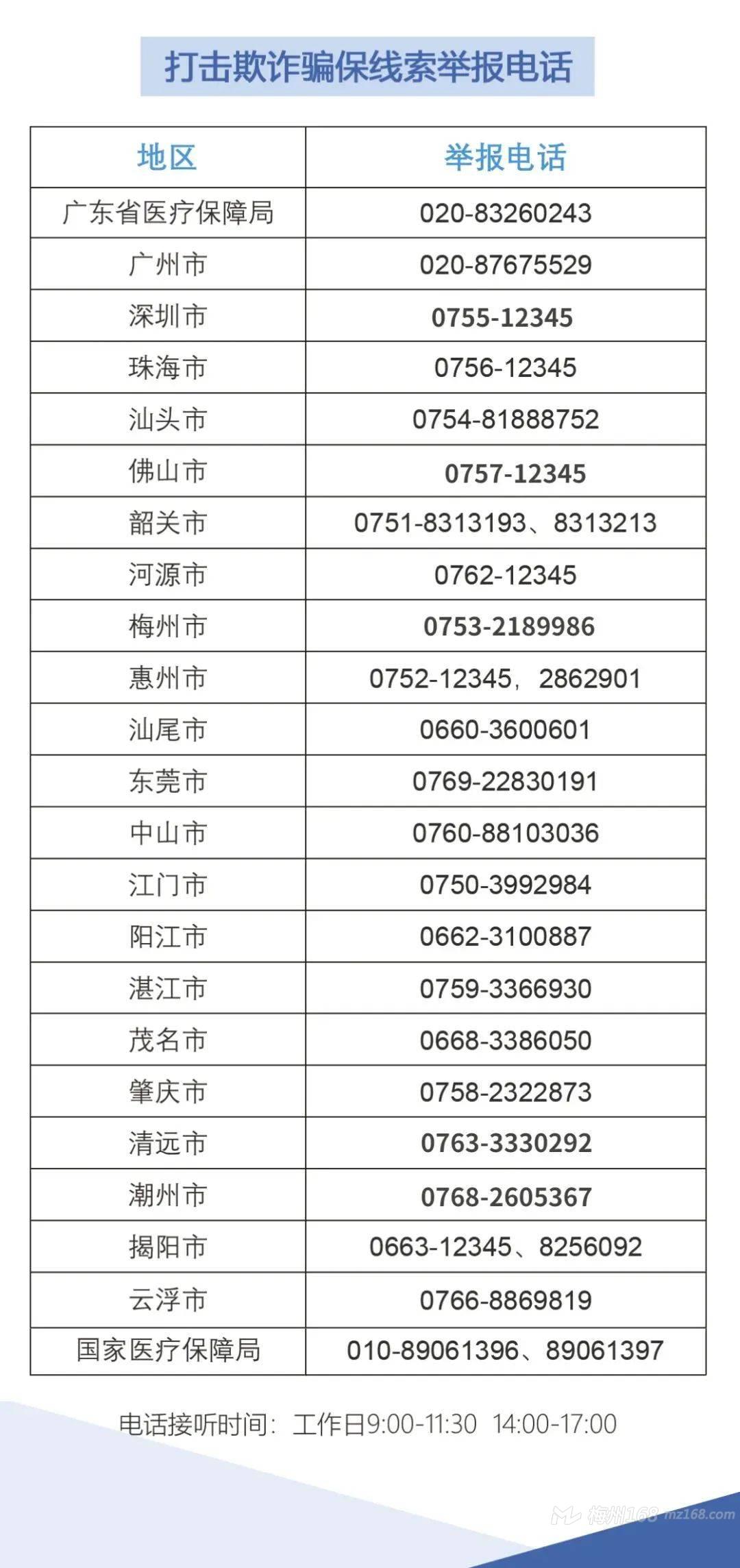
为严厉打击欺诈骗保行为,不断规范医保基金的使用,切实保护好老百姓的“看病钱”“救命钱”,省医保局在全省各地医保部门查办的案件中选取了10个具有代表性的典型案例予以曝光,借此警示各定点医药机构及每一位参保人:维护医保基金安全,事关你我,人人有责!
案例一:河源绿洲中医医院违法违规使用医保基金案
河源市医保部门根据群众举报投诉,发现河源绿洲中医医院存在诱导他人虚假就医、挂床住院、提供不必要的医药服务、将不属于医疗保障基金支付范围的医药费用纳入医疗保障基金结算等违法违规行为,涉及金额65205.6元。
依据《医疗保障基金使用监督管理条例》等有关规定,当地医保部门作出以下处理:1.责令当事人立即改正违法违规行为,退回违法违规使用医保基金65205.6元;2.对当事人处以罚款人民币107754.36元。
案例二:湛江好好医院违法违规使用医保基金案
湛江市医保部门根据有关线索调查发现,湛江好好医院存在重复收费、串换项目收费、过度诊疗等违法违规行为,涉及金额28175.18元。
依据《医疗保障基金使用监督管理条例》等有关规定,当地医保部门作出以下处理:1.责令当事人立即改正违法违规行为,退回违法违规使用医保基金28175.18元;2.对当事人处以罚款人民币69612.53元。3.暂停当事人血液透析项目医保服务6个月。
案例三:广州市柒玖医疗门诊部违法违规使用医保基金案
广州市医保部门根据举报线索,查实广州市柒玖医疗门诊部存在未执行实名就医造成医保基金损失的违法行为。当事人引导参保人将职工门诊统筹额度预先记账,并折算成无记名无标识面值的“中医理疗券”,参保人后续根据需要预约使用理疗券,在理疗券实际使用过程中,存在非记账参保人使用情况,涉及金额77862.08元。
依据《医疗保障基金使用监督管理条例》等有关规定,当地医保部门作出以下处理:1.责令当事人立即改正违法违规行为,退回违法违规使用医保基金77862.08元;2.对当事人处以违法违规使用医保基金金额1倍罚款。
案例四:深圳市罗湖区笋西社区德康社区健康服务中心骗取医保基金案
深圳市医保部门根据群众举报,调查发现胡某在2023年2月8日至3月25日间,通过笋西德康社康虚构医药服务项目,套刷参保人董某等3人的医保卡,涉及骗取医疗保障基金支出26100元。
依据《行政执法机关移送涉嫌犯罪案件的规定》,当地医保部门将该案移送公安机关依法处理。
案例五:梅州五华康泰精神病医院违法违规使用医保基金案
梅州市医保部门根据专项检查线索,发现五华康泰精神病医院涉嫌存在超标准收费、无资质开展诊疗、未按规定保存财务账目、无药品耗材出入库记录等违法违规使用医保基金行为,涉及金额2282668.05元。
依据《医疗保障基金使用监督管理条例》的有关规定,当地医保部门作出以下处理:1.责令当事人立即改正违法违规行为,退回违法违规使用医保基金2282668.05元;2.对当事人处以罚款人民币1141334.03元;3.对未按规定保管财务账目、药品和医用耗材出入库记录的违法行为处2万元罚款。
案例六:阳江市黄某骗取医保基金案
阳江市医保部门根据群众举报,发现黄某冒用他人特殊门诊待遇,多次到医院就医、购药,涉及骗取医疗保障基金166499.53元。
依据《医疗保障基金使用监督管理条例》等有关规定,当地医保部门作出以下处理:1.追回被骗取的医疗保障基金166499.53元;2.将此案移送公安机关调查处理。
案例七:潮州市北斗肾病医院骗取医保基金案
根据审计部门移交线索,潮州市医保部门经调查发现,潮州市北斗肾病医院院长陈某在该院任职期间,通过向患者推广免费住院政策:免费检查身体、免费开药,吸引患者在非必要住院前提下办理住院。住院期间,住院医生采用虚构床位、虚构医疗服务、检查项目等方式增加患者住院费用,并通过医保进行报销抵用患者住院费用,涉及金额10319.46元。
依据《社会保险法》《医疗保障基金使用监督管理条例》等有关规定,当地医保部门作出以下处理:1.责令当事人立即改正违法违规行为,退回违法违规使用医保基金10319.46元;2.对当事人处以罚款人民币36118.11元;3.暂停综合内科医保服务9个月;4.取消6名相关责任医生6个月处方权;5.将陈某移交公安机关调查处理。
案例八:云浮市民安精神病医院违法违规使用医保基金案
根据审计部门移交线索,云浮市医保部门经调查发现,云浮民安精神病医院存在过度诊疗等违法违规行为,涉及金额3186900元。
依据《医疗保障基金使用监督管理条例》等相关规定,当地医保部门作出以下处理:1.责令当事人立即改正违法行为,退回违法违规使用医保基金金额3186900元;2.对当事人处以罚款人民币62000元。
案例九:汕尾市海丰县海城代强药店骗取医保基金案
汕尾市医保部门在日常检查中发现,海丰县海城代强药店负责人陈某,存在伙同他人协助参保人进行医保基金套现并参与利益分配等违法行为。
依据《医疗保障基金使用监督管理条例》等相关规定,当地医保部门作出以下处理:1.拒付当事人当月医保结算费用44433.5元;2.解除与当事人医保服务协议;3.将该案移交公安机关进一步查处。
案例十:深圳市罗某骗取医保基金案
深圳市医保部门在复核参保人罗某医保报销过程中发现其涉嫌通过发票造假骗取医保基金,调查发现罗某于2021年1月至2022年12月间在深圳、衡阳两地重复参保,并通过使用伪造增值税普通发票骗取医保基金,涉及金额28062.01元。
依据《医疗保障基金使用监督管理条例》《行政执法机关移送涉嫌犯罪案件的规定》,当地医保部门将该案移送公安机关依法处理。